血液透析是什么?
将血液引出体外,经过一个利用“半透膜”的原理制成的透析器,排出体内多余的水分、代谢产物,调节酸碱及电解质平衡,然后再将净化的血液返回体内,替代病变的肾脏所不能完成的水和溶质的清除功能而达到治疗目的,这个过程称为血液透析。
新病人透析前注意事项
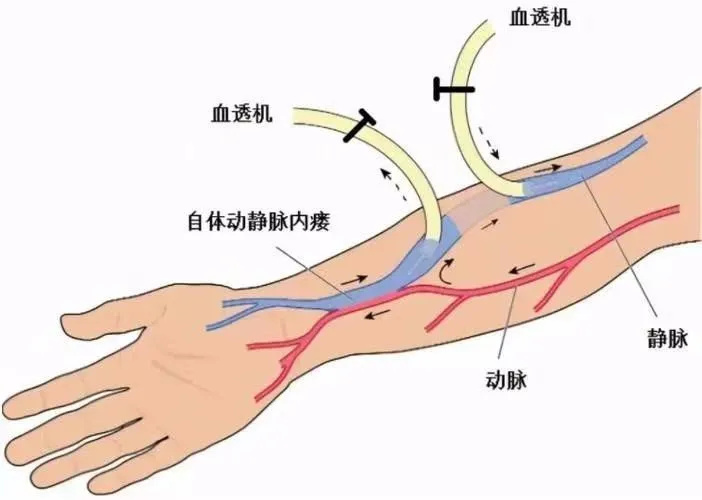
首先要建立适合的血管通路:自体动静脉内瘘或深静脉血透导管或人工血管动静脉内瘘。动静脉内瘘是血液透析最常用血管通路,是血液透析病人的“生命线”。透析通常将内瘘置于非优势前臂,选取的血管是桡动脉和头静脉(腕部)或者肱动脉和头静脉(肘部),这种方便的血管通路可以提供较高的血流量
刚开始透析时采用多次短时透析,第一次不超过2小时,以后逐渐增加到4小时,经过1~2周诱导,可进入规律透析(每周3次为宜)。
对初次透析的患者应缓慢加大血流量,影响血流量的因素如患者精神因素,患者过度紧张导致血管痉挛,血管条件,逐渐适应,减少综合反应。
每隔30~60分钟测量一次血压,密切观察病情变化,如有恶心、呕吐、头晕或头痛,抽筋,胸闷、胸痛、冒冷汗,皮肤痒、腹痛、背痛。及时告诉医务人员,以尽快给予处理。

透析后注意事项:
透析结束后须测血压,如血压正常,嘱病人躺数分钟、坐数分钟后缓慢起床,防止发生体位性低血压。称体重,透析后称体重时穿的衣服必须和透析前一致,约定下次透析的时间。掌握松绷带时间,如在路途中有渗血情况,应立即按压穿刺点,以不出血且可以摸到血管震颤为宜。透析后当天不能洗澡,24小时后方可撕去创可贴,也可以在内瘘周围涂抹一些软化血管和疤痕的药,如喜辽妥等。
如是静脉导管,告知患者注意管道护理及个人卫生,保持管道出口敷料清洁干燥,每天观察有无分泌物,红、肿、热、痛及发热等感染征象。
血透常见并发症:
1、肌肉痉挛:透析中或透析后数小时内发生局部肌肉强直性收缩(抽筋),疼痛剧烈,一般多出现在下肢,腹部、前胸也可发生。常规透析的病人肌肉强直多在透析的后半部分时间出现,可同时或随后伴有血压下降。主要原因是脱水速度过快过多造成血管内循环血量减少,导致肌肉内脱水所致。
2、低血压:主要原因是脱水过多或速度过快引起的血容量下降,部分患者同时有血管顺应性差。发生低血压后心、脑等重要脏器供血严重不足,应尽量避免,发生后要迅速纠正。预防可选择对血浆渗透压影响较小的血液滤过;血液透析滤过等更为合适。
3、高血压:多出现在透析的中、晚期,确切原因尚不完全清楚,一般认为与透析引起的血中肾素活性增高、小分子尿毒症物质清除所致失衡综合征等因素有关。重者可有头痛、恶心呕吐等,一般不能自行缓解,对药物治疗的反应较差,多在透析结束后才能缓解。当血压难以控制、症状严重时可静脉用硝普钠。治疗无显效时应停止透析。
4、失衡综合征:主要是因血液中尿素氮等小分子物质被很快清除,血浆中的渗透压降低,而此时血管外组织、细胞内的尿素氮等尚未清除。渗透压高于血浆。水分从血浆向组织、细胞内转移所引起。在中枢神经系统可造成脑水肿、颅内压上升引起头痛、恶心呕吐、血压上升、意识障碍、痉挛等。渗透压的变化可使一些病人的眼压升高,表现为眼球胀痛、眼眶及前额部头痛。
5、心包炎和心包积液:透析过程中出现心包炎和心包积液。患者会出现胸闷,憋气,不能平卧,稍有活动即咳嗽气喘,转动不能,食不进,夜不寐,甚至呕吐不止。
6、贫血:长期血透病人,几乎都伴有不同程度的贫血,且逐渐加重,临床表现为心悸气短,呼吸困难,全身酸痛,步履艰难,面色晦暗,口唇苍白。
7、营养不良:(1)患者本身营养不良;(2)透析不充分;(3)透析丢失营养。血液透析每次丢失氨基酸及肽类10~30克,同时伴有各种水溶性维生素及微量元素的丢失;(4)不良反应导致患者恶心呕吐、食欲减退。
血液净化科位于人民路院区住院部三楼,科室引进世界领先的德国费森尤斯透析机10台、费森血液透析滤过机1台、全自动双级反渗水处理系统,全循环恒压直供头循环供水,真正做到活水透析,为肾友提供高纯度透析用水和高质量透析。科室配备双路水电系统,拥有中央空调、空气净化、心电图机、呼吸机、心电监护仪、除颤仪、微量泵、中心供氧、负压吸引等多种抢救设备,能及时应对各种突发情况,为患者提供安全保障。
治疗模式:
可开展血液透析、血液滤过、血液灌流、血液透析-血液灌流联合治疗、无肝素透析、低温高钠透析、单纯超滤等治疗技术。
咨询电话:
15238404156(宋主任)
13698809119(张护士长)
(图文源于网络,如有侵权请联系删除)













